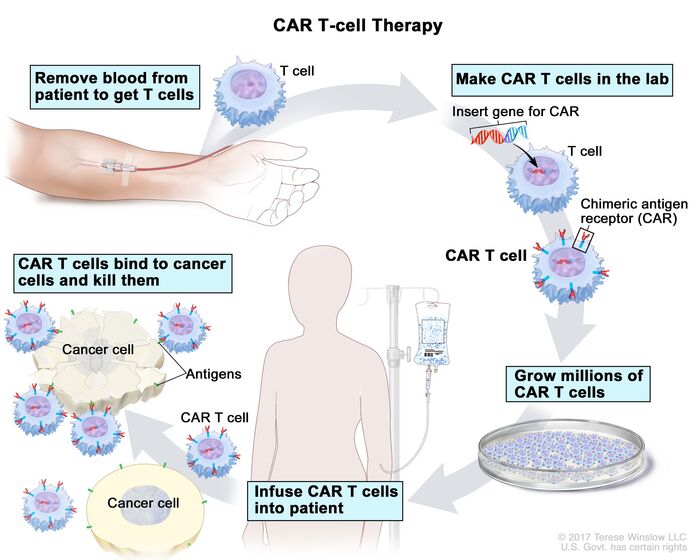
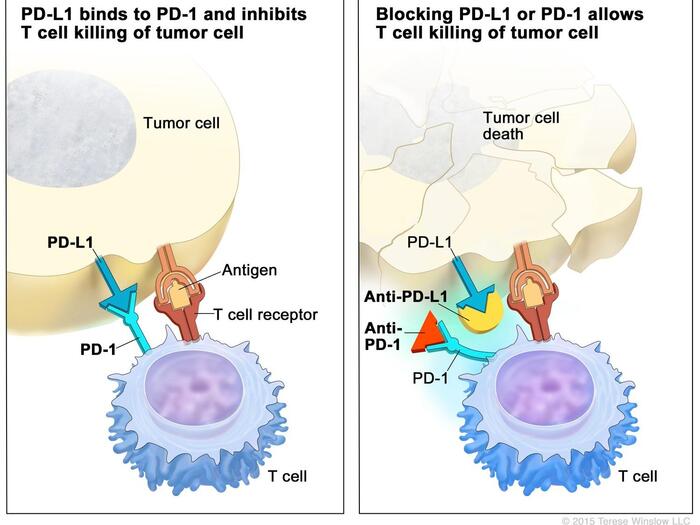
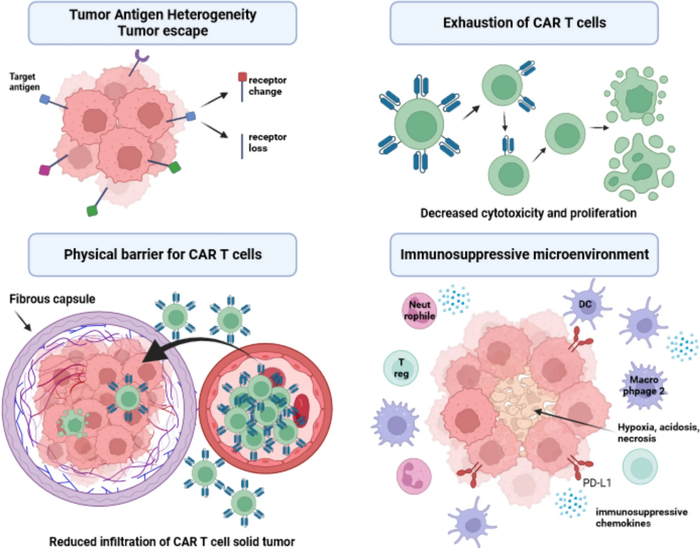
Продолжение поста «Коротко о том, кому и за что в этом году дали нобелевку по медицине»5
Вчера поместила здесь свою историю как ответ на сообщение о получении Нобелевской премии за вклад в открытие т.н. Т-рег клеток, которые предотващают "беспредел" имунной системы, выступая КАК регулировщики других клеток имунной системы...
Моя история: у меня автоимунка, осенью в 2020 ела виноград Конкорд(вариант винограда Изабелла), ела примерно в течении месяца-свежий и из заморозки, почувствовала какое-то облегчение симптомов моей ауто-иммунки (на время), стала искать причины, полезла в интернет, нашла научную статью о пользе употребления 100% сока из виноградa Изабелла(точнее вариант сорта под именем"Конкорд") где было доказано улучшение имунных показателей после 9 недель употребления сока.(см. мой предыдущий пост).
Прочитала все комментарии, но с особеной теплотой-истории о людях, которым СТАЛИ ЛЕГЧЕ ПОСЛЕ ВИНОГРАДНОЙ ДИЕТЫ.
В этом действительно что-то есть!
В 2020 году , сразу после того как мне стало чуть легче, (пусть и на время), я изучала этот чудотворный виноград Конкорд и его влияние.
Я живу в США, здесь существует такая община Амишей,(пара миллионов, между прочиим!) так вот я заметила, они каждый год закупаются этим Конкордом по несколько ящиков на семью. Мои друзья как раз продавали свой виноград этим Амишам, пару раз получилось с ними рядом сидеть когда Амиши ждали своего водителя(им нельзя водить) пораспpашивала их осторожно (а они особенно с Енглишами не разговаривают)-- куда они столько берут, зачем?
Они мне сказали-нет, покупаем не для вина, они делают сок, закатывают-стерилизуют, потом пьют в течении года.
Если не стерилизовать, сок быстро сбраживается, а они (как-бы) не пьют.
Это уже после того как я с ними поговорила, я полезла в интернет и нашла статью, что Конкорд улучшает имунную систему.
Амиши-это старообрядцы Западного Христианства, они даже электричеством-то толком не пользуются, прививок детям не делают, ну откуда у них могут быть какие-то нафиг знания о Т-клетках и имунной системе? А было дело в 2020 году, Амишевский старичок, который со мной этим делился, очень многозначительно намекнул мне, ЧТО КОВИД ИХ Амишевскую общину ОБОШЕЛ...
Сомневаюсь, что Амиши даже знают слово "вирус", у них свои школы, знания даются на уровне средних классов+Религия.
Ну вот как, скажите мне, как? Откуда они могут такое знать?
Культура выращивания винограда лежит в основе многих древних цивилзаций, я начинаю подозревать-неспоста................
В моем предыдущем посте, в статье что я привела-говорилось о γδ-Т-клетках, а Нобелевку дали за Т-рег клетки.
Решила поискать побольше информации, забила в Гугл "чем Т-рег клетки отличаются от γδ-Т-клеток"=>-получила ответ-см.внизу.
То есть как бы эти два вида клеток немного разные, но все равно работают на имунную систему.
Я забыла упомянуть, что есть такая версия, что мой определенный тип ауто-имуннки мог быть вызван вирусом мононуклеоза, "Эпштейна Барра", я уже рассказывала на Пикабу о хорошей документалке об этой дряни--к сожалению, документалка существует только на ЮТубе и только на английском, но знаю что можно перевести через Яндекс.
То есть как-бы есть возможность того, что мне стало легче из-за имунных клеток, атакующих этот вирус? А может быть наоборт-как в Нобелевском исследовании? Не знаю, это все по-прежнему все так неизучено...
В любом случае- Вывод : 100% виноград полезен, естественно, как и все, вмеру. Именно виноград, или 100% натуральный сок, в эсперименте это был сорт Конкорд(или Изабелла), но думаю что обычный темный виноград должен быть также полезен(а это уже мои предположения). Сейчас столько хороших сортов этой Изабеллы или Конкорда-видела даже безсемянные сорта-- так что дерзайте, друзья (а особенно друзья по несчастью) -- покупайте саженцы ИЗ ПРОВЕРЕННЫХ ИСТОЧНИКОВ, ЗАКЛАДЫВАЙТЕ СВОИ ВИНОГРАДНЫЕ САДЫ, пробуйте Виноградо-терапию. Единственное-необходимо выбирать подходящие сорта для вашей местности(укрывные, неукрывные, районированные), и подходящее место на участке(солнечное), а также продумывать проблему пожирания вашего будущего урожая птичками и прочей живностью, a они это любят.
Я слышала, даже в средней полосе России, люди как-то выкручиваются (одна рассказaла, что у них на участке установлен старый холодильник без задней панели, куда они на зиму прячут лозу).
Ответ Гугла:
Регуляторные Т-клетки (Treg) подавляют иммунный ответ для поддержания гомеостаза, в то время как γδ-Т-клетки представляют собой отдельный тип Т-клеток, которые могут как организовывать иммунный ответ, так и действовать как клетки врожденного иммунитета, часто непосредственно уничтожая клетки-мишени, такие как опухоли, или реагируя на нетрадиционные антигены.
Ключевое отличие заключается в том, что Treg характеризуются своей иммуносупрессивной функцией, тогда как γδ-Т-клетки характеризуются уникальной структурой Т-клеточного рецептора (TCR), которая обеспечивает независимое от MHC распознавание антигенов и более широкий спектр функций, подобных врожденным, включая цитотоксичность и секрецию цитокинов.
Регуляторные Т-клетки (Treg) Функция: Основная роль заключается в подавлении иммунного ответа, предотвращении чрезмерного воспаления и аутоиммунных реакций.
Механизм: Воздействуют на другие иммунные клетки, такие как эффекторные Т-клетки, дендритные клетки и NK-клетки, и подавляют их активность для поддержания иммунной толерантности. Распознавание антигенов: Распознают антигены, представленные молекулами главного комплекса гистосовместимости (ГКГ), подобно обычным αβ Т-клеткам, хотя их основная роль не заключается в распознавании антигенов.
γδ Т-клетки Функция: Выполняют как эффекторную (киллерную), так и регуляторную (супрессивную) функции, выступая связующим звеном между врожденным и адаптивным иммунитетом.
Распознавание антигенов: Не зависят от презентации ГКГ, что позволяет им распознавать более широкий спектр антигенов, включая стрессовые молекулы и липиды, независимо от классической презентации антигенов. Цитотоксичность: Непосредственно уничтожают опухолевые клетки и другие аномальные клетки путем высвобождения цитотоксических гранул. Секреция цитокинов: Могут спонтанно секретировать воспалительные цитокины, такие как IFN-γ и IL-17, влияющие на иммунный ответ. Локализация: В большом количестве присутствуют в слизистых оболочках, например, в кишечнике, где играют роль в обеспечении целостности тканей и защите от инфекций. Свойства, свойственные врожденным: их способность быстро реагировать на антигены, не представленные ГКГ, и их присутствие в кишечнике делают их важной частью врожденной иммунной системы.
Regulatory T cells (Tregs) suppress the immune response to maintain homeostasis, while γδ T cells are a distinct type of T cell that can both orchestrate immune responses and act as innate immune cells, often directly killing target cells like tumors or reacting to unconventional antigens. The key difference is that Tregs are defined by their immunosuppressive function, whereas γδ T cells are defined by their unique T-cell receptor (TCR) structure, which allows for MHC-independent antigen recognition and a broader range of innate-like functions, including cytotoxicity and cytokine secretion.
Regulatory T Cells (Tregs)
Function: Primary role is to suppress immune responses, preventing excessive inflammation and autoimmune reactions.
Mechanism: Target and inhibit other immune cells like effector T cells, dendritic cells, and NK cells to maintain immune tolerance.
Antigen Recognition: Recognize antigens presented by major histocompatibility complex (MHC) molecules, similar to conventional αβ T cells, though their primary role is not antigen recognition.
γδ T Cells
Function: Exhibit both effector (killing) and regulatory (suppressing) functions, acting as a link between innate and adaptive immunity.
Antigen Recognition: Do not rely on MHC presentation, allowing them to recognize a broader array of antigens, including stress molecules and lipids, independent of classical antigen presentation.
Cytotoxicity: Directly kill tumor cells and other abnormal cells by releasing cytotoxic granules.
Cytokine Secretion: Can spontaneously secrete inflammatory cytokines like IFN-γ and IL-17, influencing immune responses.
Location: Abundant in mucosal tissues, such as the gut, where they play a role in tissue integrity and defense against infections.
Innate-like Properties: Their ability to respond quickly to non-MHC-presented antigens and their presence in the gut make them an important part of the innate immune system.